Recommandation
Acouphènes : quelles sont les causes des sifflements et bourdonnements d’oreille ?
Les sifflements et autres sons fantômes peuvent se manifester dans une ou deux oreilles, avec des symptômes qui varient d'une personne à l'autre. Imaginez entendre un sifflement, un bourdonnement ou un grondement constant que personne d'autre ne peut percevoir. C'est l'acouphène – la perception d'un son sans source externe. L'acouphène n'est pas une maladie en soi, mais le symptôme d'un problème sous-jacent. Il est fréquent, touchant 10 à 25 % des adultes et même certains enfants.
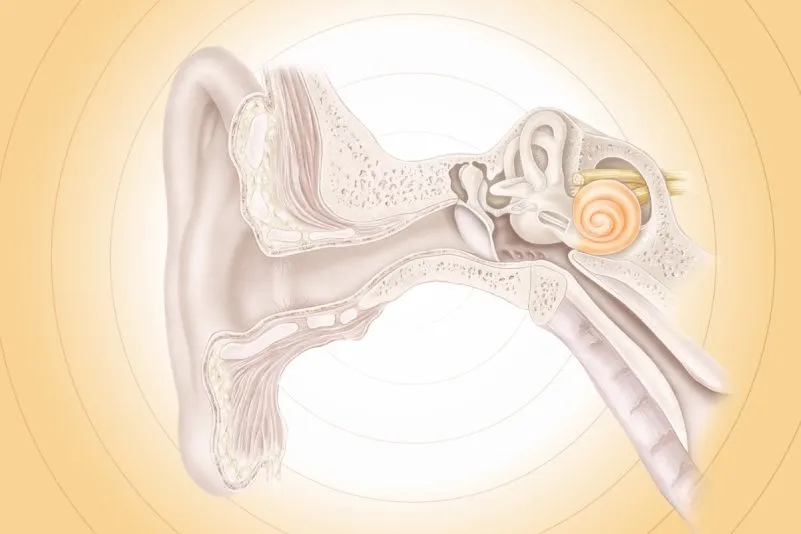
Photo: Illustration by Epoch Times, Shutterstock
Bien qu’il existe des traitements médicaux et technologiques, de nombreuses personnes recherchent des approches naturelles pour gérer leurs symptômes de manière plus globale. Des modifications du mode de vie aux thérapies alternatives, ces options peuvent apporter un soulagement significatif lorsqu’elles sont adaptées aux déclencheurs et aux besoins spécifiques de chacun.

(Illustration par Epoch Times, Shutterstock)
Quels sont les types d’acouphènes ?
Comprendre l’acouphène commence par reconnaître ses deux principaux types : l’acouphène subjectif et l’acouphène objectif. L’acouphène subjectif représente plus de 99 % des cas. Il décrit des sons que seule la personne concernée peut entendre, ce qui en fait une expérience profondément personnelle et souvent difficile à vérifier. L’acouphène objectif, en revanche, produit des sons que d’autres peuvent également entendre – généralement un médecin utilisant un stéthoscope. Ces sons proviennent habituellement de fonctions corporelles internes, comme la circulation sanguine, ce qui rend cette forme plus rare plus facile à diagnostiquer et potentiellement à traiter.
Quels sont les signes et symptômes de l’acouphène ?
Les symptômes de l’acouphène peuvent varier considérablement d’une personne à l’autre, tant dans la façon dont ils sont ressentis que dans ce qui les déclenche. Les sons peuvent être perçus dans une oreille, les deux oreilles, ou dans la tête et peuvent prendre de nombreuses formes :
• Sifflements, bourdonnements, sifflements aigus ou grondements
• Cliquetis ou sifflements
• Sons ressemblant à des cigales, à de l’eau qui coule ou à de la vapeur qui s’échappe
Ces sons fantômes peuvent être faibles ou forts, aigus ou graves, et peuvent être constants ou intermittents.
Dans la plupart des cas, l’acouphène est non pulsatile, ce qui signifie que le son n’est pas synchronisé avec les battements du cœur. Cependant, dans de rares cas d’acouphène objectif, le son pulse souvent de manière rythmique ou apparaît et disparaît. Certaines personnes remarquent des changements dans leur acouphène lorsqu’elles bougent la tête, le cou, les yeux, ou lorsqu’elles touchent certaines parties de leur corps.
La gravité de l’acouphène dépend souvent de la façon dont une personne réagit à cette condition plutôt que du son lui-même. Beaucoup de personnes ont du mal à dormir ou à se concentrer et peuvent également se sentir anxieuses ou déprimées. D’autres remarquent que leur acouphène s’aggrave avec le stress.
Si l’acouphène est lié à des troubles de l’articulation temporo-mandibulaire, les symptômes incluent souvent des douleurs à la mâchoire ou au visage, une limitation des mouvements de la mâchoire et des bruits de craquement lors de la mastication ou de la parole.
L’acouphène n’est pas toujours préoccupant, mais certains symptômes nécessitent une attention médicale immédiate. Il s’agit notamment d’idées suicidaires, d’un traumatisme récent de l’oreille, de la tête ou du cou, d’un acouphène dans une seule oreille, et de symptômes neurologiques tels que des problèmes d’équilibre, des vertiges ou des difficultés de vision, de parole, de déglutition ou de marche. Les personnes sans signes d’alerte mais présentant un acouphène d’apparition récente ou un acouphène pulsatile doivent également contacter leur médecin.
Quelles sont les causes de l’acouphène ?
Les ondes sonores pénètrent dans le conduit auditif et traversent l’oreille moyenne et interne, où de minuscules cellules ciliées dans la cochlée les convertissent en signaux électriques. Ces signaux voyagent le long du cortex auditif du cerveau, où nous percevons le son. L’acouphène se produit le plus souvent lorsque quelque chose perturbe cette voie, provoquant l’envoi de signaux électriques irréguliers au cerveau par les cellules ciliées endommagées de l’oreille interne.
Acouphène subjectif
On pense que l’acouphène subjectif résulte d’une activité anormale dans le cortex auditif, souvent déclenchée par des perturbations de la voie auditive, telles que des dommages à la cochlée, par exemple aux cellules ciliées qu’elle contient, ou au nerf auditif. Cette perturbation peut réduire la capacité du cerveau à supprimer le bruit interne et pourrait conduire à la formation de nouvelles connexions neuronales. Cette condition est parfois comparée à la douleur du membre fantôme – lorsque le cerveau continue de percevoir des sensations d’un membre absent.
Bien que les causes exactes de l’acouphène ne soient pas entièrement connues, plusieurs problèmes de santé y sont associés :
Perte auditive : elle reste l’un des liens les plus forts avec l’acouphène. Lorsque nous perdons certaines fréquences sonores, le cerveau modifie sa façon de traiter le son. Avec une entrée réduite, il peut s’adapter en « comblant » les sons manquants, ce qui entraîne l’acouphène. La perte auditive liée à l’âge commence généralement vers 60 ans et affecte les deux oreilles, réduisant particulièrement la perception des sons haute fréquence. Cela aide à expliquer pourquoi l’acouphène est si fréquent chez les personnes âgées.
La perte auditive induite par le bruit – causée par un événement traumatique unique ou une exposition répétée à des sons forts au fil du temps – peut également endommager le système auditif et peut n’affecter qu’une seule oreille.
Traumatisme acoustique : l’exposition à des sons forts ou à des explosions est l’invalidité liée au service la plus courante chez les anciens combattants en raison du bruit des tirs d’armes à feu, des explosions et des machines lourdes. Même sans perte auditive permanente, un traumatisme acoustique peut perturber la capacité du cerveau à recevoir les signaux auditifs attendus, entraînant une activité neuronale anormale et des sons fantômes.
Certains médicaments : l’acouphène peut être un effet secondaire de médicaments sur ordonnance, mais il est généralement temporaire et disparaît après l’arrêt du médicament. Cependant, certains médicaments peuvent causer un acouphène permanent, notamment les anti-inflammatoires non stéroïdiens (AINS), certains antibiotiques et traitements contre le cancer, les diurétiques et les médicaments à base de quinine utilisés pour les crampes aux jambes.
Obstructions de l’oreille moyenne : les blocages dans le conduit auditif – tels que l’accumulation de cérumen, la congestion, les poils lâches ou les corps étrangers – peuvent créer une pression ou irriter le tympan, provoquant l’acouphène. Le retrait de l’obstruction soulage souvent les symptômes, mais parfois le blocage peut causer des dommages durables et un acouphène chronique.
Lésions de la tête ou du cou : elles peuvent affecter les nerfs, la circulation sanguine et les muscles, entraînant l’acouphène. Les personnes souffrant d’acouphène lié à un traumatisme ressentent souvent des sons plus forts et plus variables à différents endroits.
Trouble de l’articulation temporo-mandibulaire : les dommages aux muscles, ligaments ou cartilages de l’articulation temporo-mandibulaire peuvent entraîner un acouphène somatique, car cette zone partage des nerfs et des ligaments avec l’oreille moyenne.
Obstruction de la trompe d’Eustache : ce blocage peut perturber l’équilibre de la pression dans l’oreille moyenne, entraînant une audition étouffée ou une sensation de plénitude dans l’oreille. Des affections telles que la sinusite, la rhinite allergique, le reflux gastro-œsophagien et les rhumes peuvent causer une inflammation de la muqueuse nasale et une augmentation des sécrétions qui contribuent à l’obstruction au fil du temps.
Pression sinusale et barotraumatisme : la congestion nasale due à un rhume, une grippe ou une infection des sinus peut provoquer une pression dans l’oreille moyenne, entraînant l’acouphène. Le barotraumatisme aigu – lésion de l’oreille due à des changements soudains de pression atmosphérique ou sous-marine pendant la plongée ou le snorkeling, des changements d’altitude inhabituels en avion ou des explosions – peut également déclencher des symptômes.
Traumatisme crânien : il peut endommager les centres de traitement auditif du cerveau, entraînant l’acouphène.
Autres problèmes médicaux : l’acouphène a été associé à diverses affections médicales, notamment l’anémie, le diabète, l’hypertension, l’athérosclérose, les migraines, la maladie de Ménière, l’otosclérose, la maladie de Lyme, la fibromyalgie, le lupus, la dépression et l’anxiété. Bien que certaines de ces affections affectent directement l’oreille ou les voies auditives, d’autres peuvent influencer l’acouphène indirectement par des mécanismes vasculaires, neurologiques ou psychologiques.
Substances pouvant déclencher ou aggraver l’acouphène : la caféine, la nicotine et d’autres stimulants peuvent aggraver l’acouphène. Parallèlement, l’aspirine et d’autres AINS (comme l’ibuprofène ou le naproxène) peuvent aggraver l’acouphène chez certaines personnes. De plus, le tabagisme resserre les vaisseaux sanguins qui apportent l’oxygène essentiel aux oreilles et à leurs cellules sensorielles.
Acouphène objectif
L’acouphène objectif est souvent causé par des sons générés par des structures proches de l’oreille. La cause la plus fréquente est un flux sanguin turbulent dans l’artère carotide ou la veine jugulaire. D’autres causes incluent les tumeurs riches en vaisseaux sanguins dans l’oreille moyenne, les vaisseaux sanguins anormalement formés dans la membrane externe du cerveau, le rétrécissement ou le blocage des voies de drainage veineux du cerveau, l’augmentation de la pression intracrânienne, l’absence d’os sur certaines structures de l’oreille, le liquide de l’oreille moyenne qui amplifie les sons de circulation sanguine interne, et certaines affections médicales comme l’anémie, l’hypertension, l’athérosclérose et la sclérose en plaques.
Autres facteurs de risque
Vaccins Covid-19 : une étude de 2024 a révélé une incidence plus élevée d’acouphène suite aux vaccins Covid-19 à vecteur adénoviral Vaxzevria et à ARNm. Une autre étude de 2024 a identifié l’hypertension, l’obésité et les troubles thyroïdiens comme des facteurs de risque pouvant augmenter la probabilité de développer un acouphène après la vaccination Pfizer, Moderna ou Janssen contre le Covid-19.
Masse grasse : une étude de 2024 a analysé les données de santé de plus de 2200 personnes et a révélé que les hommes souffrant d’acouphène – en particulier les cas chroniques – avaient des pourcentages de masse grasse plus élevés (en particulier au niveau du tronc, des bras et des jambes), des tours de taille plus importants et moins de masse musculaire dans les jambes. Ces associations n’ont pas été observées chez les femmes.
Comment l’acouphène est-il diagnostiqué ?
L’acouphène n’est pas toujours préoccupant, mais certains symptômes nécessitent une attention médicale immédiate. Il s’agit notamment d’idées suicidaires, d’un traumatisme récent de l’oreille, de la tête ou du cou, d’un acouphène dans une seule oreille, et de symptômes neurologiques tels que des problèmes d’équilibre, des vertiges ou des difficultés de vision, de parole, de déglutition ou de marche. Les personnes sans signes d’alerte mais présentant un acouphène d’apparition récente ou un acouphène pulsatile doivent également contacter leur médecin.
Le diagnostic de l’acouphène nécessite souvent une approche globale. Les médecins commencent par examiner les symptômes et les antécédents médicaux, suivis d’un examen physique axé sur les oreilles et le système nerveux. L’examen physique peut être effectué par un spécialiste oto-rhino-laryngologiste (ORL), qui vérifie l’audition et peut utiliser un stéthoscope pour écouter l’acouphène objectif près de l’oreille et du cou. Les ORL effectuent également souvent des tests au diapason pour évaluer la fonction auditive.
Examens
Les médecins ORL peuvent prescrire les examens suivants :
Examens d’imagerie : les personnes souffrant d’acouphène dans une oreille et de perte auditive doivent subir une IRM avec injection de gadolinium. Celles présentant un acouphène pulsatile peuvent nécessiter des examens d’imagerie tels qu’une angiographie par résonance magnétique, une angiographie par tomodensitométrie ou une angiographie conventionnelle pour évaluer les vaisseaux sanguins.
Les spécialistes de l’audition, appelés audiologistes, peuvent examiner les patients avec les tests auditifs suivants :
Test de reconnaissance vocale : évalue la capacité d’une personne à entendre et à répéter des mots prononcés.
Audiogramme tonal pur : mesure la capacité à entendre différentes fréquences et volumes sonores.
Tympanogramme : évalue la fonction de l’oreille moyenne en mesurant le mouvement du tympan et des petits os en réponse aux changements de pression.
Test du réflexe acoustique : vérifie la contraction réflexe des muscles de l’oreille moyenne en réponse à des sons forts.
Test des émissions oto-acoustiques : détecte le mouvement des cellules ciliées de l’oreille interne, indiquant la fonction cochléaire.
Quels sont les traitements de l’acouphène ?
Le traitement le plus efficace est celui qui est adapté à l’individu. Lorsque l’acouphène est causé par un problème physique sous-jacent, traiter la cause profonde peut réduire considérablement, voire éliminer les symptômes. Par exemple, traiter la perte auditive – comme avec l’utilisation d’appareils auditifs – aide à réduire les symptômes de l’acouphène chez environ 50 % des patients. Cependant, pour de nombreuses personnes, leur acouphène ne peut être que géré, car la cause sous-jacente est incertaine.
1. Thérapie cognitive et comportementale (TCC)
Il s’agit d’approches psychologiques qui aident les personnes à gérer les effets émotionnels et mentaux de l’acouphène. La plupart des lignes directrices cliniques actuelles fondées sur des données probantes recommandent la TCC comme traitement de première ligne, car elle semble être la plus efficace.
Thérapie cognitive : se concentre sur le changement des schémas de pensée négatifs liés à l’acouphène en enseignant aux patients à adopter des attitudes plus positives et acceptantes.
Restructuration cognitive : aide à modifier la croyance selon laquelle l’acouphène mérite une attention constante, en favorisant une réponse plus neutre au son.
Thérapie comportementale : utilise des techniques telles que la désensibilisation systématique pour réduire la réaction émotionnelle à l’acouphène. Elle intègre l’imagerie positive (visualiser et imaginer des scènes et des sons agréables), le contrôle de l’attention (entraîner l’esprit à détourner son attention de l’acouphène) et l’entraînement à la relaxation (comme la relaxation musculaire progressive pour réduire la tension physique) afin d’améliorer l’adaptation et d’aider les personnes à reprendre le contrôle de leur réponse à l’acouphène.
Thérapie cognitive basée sur la pleine conscience (TCBPC) : une étude de 2018 portant sur 75 participants a montré que la MBCT réduisait significativement la gravité de l’acouphène plus efficacement que les traitements basés sur la relaxation.
2. Thérapies sonores
Les thérapies sonores reposent sur l’idée que l’acouphène peut résulter de changements dans les circuits neuronaux du cerveau, souvent déclenchés par une perte auditive. L’exposition à des sons externes peut aider à inverser ces changements neuronaux en masquant l’acouphène, en aidant les personnes à s’habituer au son ou simplement en les distrayant. Les dispositifs utilisés incluent :
Générateurs de sons de table ou pour smartphone : également appelés masqueurs, ils sont généralement utilisés comme aides au sommeil ou à la relaxation. Ils peuvent diffuser des sons apaisants – comme les vagues de l’océan, la pluie ou les sons de la nature nocturne – pour aider à masquer l’acouphène la nuit. Les machines à bruit blanc et même de simples objets domestiques, comme un ventilateur ou une radio, peuvent servir à cet effet pour les personnes souffrant d’acouphène léger.
Dispositifs combinés : intègrent à la fois l’amplification sonore et la génération de sons dans une seule unité portée à l’oreille. Ils améliorent l’audition tout en fournissant des sons de fond thérapeutiques pour aider à gérer l’acouphène.
Protocole de désensibilisation acoustique Neuromonics : une forme spécialisée de thérapie sonore qui combine le conseil avec un processeur sonore porté sur le corps et des écouteurs haute-fidélité diffusant une musique agréable, spécifiquement filtrée pour correspondre au profil de perte auditive d’une personne.
3. Thérapie de réentraînement de l’acouphène (TRT)
La TRT (Tinnitus Retraining Therapy), utilise la capacité du cerveau à changer (plasticité neuronale) pour réduire les effets négatifs de l’acouphène. Elle se concentre sur les parties du cerveau qui traitent l’émotion et le stress – les systèmes nerveux limbique et autonome – en entraînant le cerveau à considérer l’acouphène comme quelque chose de neutre et non menaçant.
Les deux principaux composants de la TRT sont : la thérapie sonore et le conseil de réentraînement. Le conseil aide la personne à comprendre que l’acouphène n’est pas dangereux et modifie la réaction émotionnelle à celui-ci, ce qui est essentiel pour réduire la détresse.
Ce processus d’habituation prend généralement environ 18 mois pour obtenir des résultats stables.
4. Médicaments
Les lignes directrices actuelles de traitement de l’acouphène ne recommandent aucun médicament, plante ou complément alimentaire pour l’acouphène en raison d’un manque de preuves cliniques significatives de sécurité et d’efficacité. La lidocaïne intraveineuse est le seul médicament connu pour réduire de manière fiable l’acouphène en modifiant l’activité neuronale dans le cortex auditif, mais elle n’est pas pratique pour un usage clinique en raison de sa courte durée d’action, de la nécessité d’une injection et des effets secondaires fréquents.
5. Thérapies par stimulation électrique
Ces traitements émergents utilisent la stimulation électrique, en particulier pour les personnes souffrant de perte auditive sévère :
Stimulation électrique cochléaire (interne) : délivre de minuscules impulsions électriques rapides directement dans l’oreille interne (cochlée). Elle arrête ou réduit considérablement l’acouphène en restaurant les signaux nerveux normaux dans le système auditif. Les patients ne ressentent généralement pas les impulsions.
Stimulation électrique nerveuse transcutanée (externe) : consiste à placer des électrodes sur la peau près de l’oreille pour stimuler les nerfs voisins (la voie somatosensorielle). L’objectif est de renforcer la capacité naturelle du cerveau à atténuer les signaux sonores anormaux, réduisant ainsi l’acouphène.
6. Thérapies de stimulation cérébrale
Les thérapies de stimulation cérébrale utilisent des courants électriques ou magnétiques sûrs et de faible intensité pour calmer les voies neuronales hyperactives liées à l’acouphène.
Stimulation transcrânienne à courant continu : une technique non invasive qui utilise des courants électriques de faible intensité appliqués via des électrodes sur le cuir chevelu pour influencer l’activité cérébrale, en particulier dans des zones comme le cortex auditif et le cortex préfrontal.
Stimulation magnétique transcrânienne : une thérapie pour la dépression utilise des impulsions magnétiques pour influencer l’activité cérébrale dans les régions liées à l’acouphène, telles que le cortex auditif et le système limbique. Certains patients connaissent une réduction temporaire ou durable de l’intensité ou de la détresse de l’acouphène.
7. Neuromodulation bimodale
La neuromodulation bimodale combine la stimulation sonore via des écouteurs avec de douces impulsions électriques vers une autre partie du corps. La double stimulation réentraîne les voies auditives et somatosensorielles du cerveau, aidant à réduire à la fois la perception de l’acouphène et la détresse qu’il cause.
Le dispositif Lenire est le système le plus couramment utilisé pour ce traitement. Il a été démontré qu’il réduit significativement les symptômes de l’acouphène chez de nombreux patients.
8. Traitement du cou et de la mâchoire
L’automassage et l’étirement des muscles du cou et de la mâchoire se sont révélés améliorer significativement l’acouphène, en particulier chez les patients souffrant d’acouphène somatique. Le traitement des problèmes sous-jacents de la mâchoire ou du cou peut soulager les symptômes de l’acouphène, et dans certains cas, les injections de lidocaïne dans les muscles de la mâchoire, comme le ptérygoïdien latéral, se sont révélées efficaces pour réduire l’acouphène.
Si l’articulation temporo-mandibulaire – l’articulation charnière qui relie l’os de la mâchoire au crâne – est la cause sous-jacente, un dentiste peut recommander des appareils dentaires ou des exercices à domicile pour aider à gérer le serrement et le grincement des dents.
9. Biofeedback
Le biofeedback aide les personnes à prendre conscience de fonctions corporelles normalement involontaires – comme la fréquence cardiaque ou la tension musculaire – afin qu’elles puissent apprendre à les contrôler par un effort conscient. Lorsqu’il est combiné avec du conseil, le biofeedback peut réduire les réponses au stress qui intensifient souvent la perception de l’acouphène.
10. Thérapie craniosacrale
Cette technique douce et non invasive combine massage et méthodes ostéopathiques pour réduire l’excitation du système nerveux et améliorer la circulation sanguine dans la tête, soutenant ainsi une fonction nerveuse saine.
11. Acupuncture
L’acupuncture est utilisée depuis longtemps pour traiter l’acouphène. La recherche en neurosciences suggère que ses effets peuvent impliquer la stimulation des neurones, l’activation des opioïdes naturels du corps et le déclenchement de neuropeptides qui influencent des régions cérébrales spécifiques. Une étude de 2023 sur des patients obèses souffrant d’acouphène subjectif chronique a révélé que l’acupuncture réduisait significativement la gravité de l’acouphène.
12. Plantes médicinales
Veuillez consulter un herboriste ou un praticien de médecine traditionnelle chinoise avant d’essayer tout remède à base de plantes.
Bojungikgitang et Banhabaekchulchonmatang : ces décoctions de plantes sud-coréenne, y sont couramment utilisées pour traiter l’acouphène. Une étude de 2010 a démontré leur efficacité et leur sécurité dans le traitement des adultes souffrant d’acouphène.
Gushen Pian : cette médecine traditionnelle chinoise à base de plantes – composée de Rhizoma Drynariae, de miltiorrhiza et de G. glabra – est considérée comme efficace dans le traitement de l’acouphène causé par une déficience des reins et de la rate et une accumulation de liquide. Elle agit en nourrissant les reins, en renforçant la rate, en améliorant la circulation et en réduisant l’inflammation.
13. Compléments alimentaires
Consultez un médecin pour obtenir des informations sur la posologie si vous décidez de prendre les compléments suivants :
Açaï : une étude de 2022 a révélé que la supplémentation en extrait d’açaï par voie orale réduisait l’inconfort de l’acouphène quelle que soit sa cause et pourrait constituer un traitement viable.
Magnésium : les personnes souffrant d’acouphène ont tendance à avoir des niveaux de magnésium plus faibles par rapport à la population générale. Une étude de 2024 a révélé que le complément AUDISTIM® Jour/Nuit (magnésium, vitamines et composés phytochimiques) réduisait significativement la gravité de l’acouphène après trois mois – en particulier chez les personnes souffrant d’acouphène permanent – et améliorait le sommeil et les niveaux de stress. Une étude de 2011 a montré que la supplémentation en magnésium peut réduire significativement le handicap lié à l’acouphène chez les patients présentant une altération légère ou plus importante.
Zinc : un oligo-élément essentiel présent dans tout le corps et le système auditif, la carence en zinc est fréquente chez les personnes souffrant d’acouphène, en particulier les personnes âgées. Bien que la plupart des petites études suggèrent que la supplémentation en zinc peut aider à réduire l’acouphène, davantage de recherches sont nécessaires pour confirmer ces bienfaits.
N-acétylcystéine (NAC) : avec ses propriétés anti-inflammatoires et antioxydantes, la NAC peut aider à protéger contre la perte auditive et à réduire les symptômes de l’acouphène, bien que davantage de recherches soient nécessaires.
Quelles sont les approches naturelles et liées au mode de vie pour l’acouphène ?
Bien que les résultats varient d’une personne à l’autre, les traitements naturels peuvent offrir un soulagement significatif, en particulier lorsqu’ils sont adaptés aux déclencheurs et aux besoins personnels.
1. Conseils d’auto-soins
Évitez les bruits forts. Si l’exposition est inévitable, utilisez des bouchons d’oreilles ou un casque antibruit.
Reposez-vous suffisamment. Dormir avec la tête surélevée peut aider à réduire la congestion de la tête, ce qui peut rendre les sons de l’acouphène moins perceptibles.
Évitez de fumer et certains médicaments qui peuvent aggraver l’acouphène.
2. Certains régimes alimentaires
Une revue systématique et une méta-analyse de 15 facteurs alimentaires courants et de l’incidence de l’acouphène chez les adultes ont conclu qu’une consommation plus élevée de fruits, de fibres alimentaires, de caféine et de produits laitiers est associée à une incidence plus faible d’acouphène.
Évitez les composants alimentaires suivants qui déclenchent l’acouphène :
Sodium (sel) : le sel peut rétrécir les vaisseaux sanguins, augmenter la pression artérielle, entraver la circulation sanguine et augmenter la rétention de liquide dans l’oreille interne.
Aspartame : cet édulcorant artificiel peut être nocif pour le cerveau et l’oreille interne, en particulier en cas d’utilisation prolongée ou d’exposition à la chaleur.
Sucre : un mauvais métabolisme du sucre, comme des niveaux d’insuline élevés, peut aggraver l’acouphène. Certaines personnes peuvent bénéficier d’un régime de type diabétique.
Graisses malsaines : les graisses trans et saturées peuvent réduire la circulation sanguine, intensifiant possiblement l’acouphène.
3. Musicothérapie
La musicothérapie est un traitement basé sur le son qui vise à réduire les effets émotionnels et perceptuels de l’acouphène en ciblant à la fois le cortex auditif et le système limbique – le centre émotionnel du cerveau. Beaucoup de personnes trouvent que la musique classique, en particulier les morceaux avec des fluctuations de volume minimales, peut être apaisante et aider à réduire les réponses émotionnelles négatives à l’acouphène. Pour les personnes souffrant de perte auditive, la musique peut nécessiter des ajustements pour tenir compte de la sensibilité auditive réduite, en particulier dans les fréquences plus élevées.
4. Méditation
Le lien étroit entre le stress et la gravité de l’acouphène souligne l’importance de la gestion du stress. La recherche suggère que la méditation peut calmer le système nerveux et réentraîner la réponse du cerveau aux sons internes. En renforçant les zones du cerveau impliquées dans l’attention et la régulation émotionnelle, la pleine conscience aide à réduire le stress et l’anxiété qui aggravent souvent l’acouphène. Avec le temps, la méditation peut détourner l’attention du bruit, le rendant moins intrusif et plus facile à vivre.
Dans une étude de 2022, les participants souffrant d’acouphène chronique qui ont terminé un programme de méditation de huit semaines ont signalé une réduction de l’anxiété, un meilleur contrôle émotionnel, une diminution des symptômes de l’acouphène et même des habitudes alimentaires plus saines.
5. Automassage des points d’acupuncture
Masser les points d’acupuncture suivants peut aider à soulager les symptômes de l’acouphène :
Point d’acupuncture de convergence auditive (« Ting Hui« ) : situé près du tragus de l’oreille – la petite protubérance pointue sur la partie externe de l’oreille qui la relie au visage. Ouvrez la bouche et sentez la zone juste devant le tragus où votre mâchoire bouge. Si vous sentez un creux lorsque vous appuyez votre doigt à cet endroit, massez doucement ce point en petits cercles avec votre pouce pendant une à trois minutes de chaque côté en gardant la bouche ouverte. Ce point agit comme un bouton de réinitialisation pour les oreilles, aidant à atténuer les sifflements et apportant une sensation de calme.
Point d’acupuncture du palais auditif (« Ting Gong« ) : situé devant le conduit auditif et souvent utilisé pour le soulagement de l’acouphène. Utilisez votre index ou votre pouce pour masser la zone en petits cercles pendant une à trois minutes de chaque côté.
6. Exercices
L’exercice régulier – comme la marche – stimule la circulation sanguine vers l’oreille, mais les activités prolongées comme les longues balades à vélo qui hyperétendent le cou doivent être évitées.
Selon le Dr Kuo-Pin Wu, directeur d’une clinique de médecine chinoise, les exercices suivants peuvent aider à gérer l’acouphène :
Massage de l’apophyse mastoïde : massez doucement la zone osseuse derrière l’oreille pour améliorer la circulation sanguine locale et soulager la tension autour de l’oreille.
Friction des nodules regroupés : appliquez une pression sur les petits nœuds musculaires serrés (nodules) près de l’oreille ou du cou pour relâcher la tension musculaire.
Massage de l’hélix : frottez ou pétrissez le bord externe de l’oreille (hélix) pour améliorer la circulation.
Pour plus de détails, veuillez lire l’article complet.
Comment l’état d’esprit affecte-t-il l’acouphène ?
L’état d’esprit joue un rôle important dans la façon dont les personnes vivent et gèrent l’acouphène. Bien que toutes les personnes souffrant d’acouphène ne souffrent pas d’anxiété, la recherche a montré un lien clair entre les deux. Une étude de 2020 a révélé que les personnes souffrant d’un trouble anxieux étaient trois fois plus susceptibles de souffrir d’acouphène que celles sans anxiété.
L’anxiété ne cause pas nécessairement l’acouphène, et l’acouphène ne conduit pas toujours à l’anxiété – mais ils peuvent s’influencer mutuellement. En particulier, l’anxiété peut intensifier la perception subjective de l’acouphène chez une personne, rendant les sons plus intrusifs, pénibles ou handicapants qu’ils ne le seraient autrement. Un état d’esprit négatif ou anxieux peut conduire à une concentration accrue sur l’acouphène, ce qui augmente la détresse émotionnelle et crée un cycle difficile à briser.
Les groupes de soutien offrent un espace aux personnes souffrant d’acouphène pour partager leurs expériences, échanger des stratégies d’adaptation et recevoir un soutien émotionnel de la part d’autres personnes confrontées à des défis similaires. Se connecter avec d’autres personnes qui comprennent ce que vous traversez peut être inestimable pour gérer cette condition.
Comment puis-je prévenir l’acouphène ?
En plus des conseils d’auto-soins, les stratégies suivantes peuvent aider à minimiser le risque d’acouphène :
Se supplémenter en vitamines et minéraux : prendre des compléments comme le magnésium et une multivitamine de qualité contenant des vitamines A, C et E peut aider à protéger les cellules ciliées de l’oreille interne et soutenir la santé globale de l’oreille et du cerveau, en particulier chez les personnes qui ne suivent pas une alimentation équilibrée.
Baisser le volume sur les appareils audio : gardez les niveaux de volume modérés, en particulier lors de l’utilisation d’écouteurs, qui sont associés aux dommages de l’oreille interne. Optez pour des appareils audio avec des niveaux de décibels plus faibles.
Se tenir à jour avec des examens médicaux complets : des bilans de santé réguliers peuvent aider à détecter les problèmes de santé sous-jacents qui peuvent contribuer à l’acouphène, permettant une intervention précoce.
Quelles sont les complications possibles de l’acouphène ?
Bien que l’acouphène ne cause pas de perte auditive – comme on le croit parfois à tort – il peut entraîner des complications importantes qui affectent la qualité de vie.
Problèmes émotionnels et psychologiques : comprend l’anxiété, la dépression, l’agitation et l’insomnie.
Fonctions cognitives altérées : implique une concentration et une mémoire à court terme réduites.
Risque accru de suicide : une étude de 2023 a révélé que les personnes souffrant d’acouphène ont environ deux fois plus de risques de tenter de se suicider dans l’année par rapport à celles sans acouphène, même après avoir pris en compte divers facteurs démographiques et de santé.
Hyperacousie : une sensibilité accrue aux sons quotidiens que la plupart des gens trouvent tolérables, affectant plus de 15 % des personnes souffrant d’acouphène.

Mercura Wang est journaliste spécialiste Santé pour Epoch Times.
Articles actuels de l’auteur